Samfunnsspeilet, 2011/5-6
Helse
På randen av samhandling
Publisert:
En aldrende befolkning, vekst i kroniske lidelser og et økende behov for mer differensierte helse- og omsorgstjenester er noen av utfordringene Helse-Norge står overfor de kommende årene. Eldre bruker flere helsetjenester enn yngre, og stadig flere pasienter er kronikere med langvarige og gjerne sammensatte sykdommer og lidelser. Parallelt med denne utviklingen øker samfunnets utgifter til helseformål, og befolkningens levevaner peker ikke entydig i riktig retning.
- Artikkelen er en del av serien
- Samfunnsspeilet, 2011/5-6
Regjeringens vedtatte samhandlingsreform, som trer i kraft 1. januar 2012, tar sikte på å møte flere av utfordringene det norske samfunn står overfor i årene fremover – for eksempel en aldrende befolkning, et sykdomsbilde i endring og et økende behov for mer differensierte helse- og omsorgstjenester. Det er derfor grunn til å se litt nærmere på reformen og dens innhold. Videre er det nødvendig å skissere hvordan situasjonen er før samhandlingsreformen settes i verk, for å få et inntrykk av hvordan tjenesteproduksjonen er, hvilke tjenestetilbud som finnes, hvem som bruker helsetjenester, og hvordan folkehelsen er i Norge. Med utgangspunkt i reformen og beskrivelsen av dagens situasjon er det avslutningsvis grunn til å si litt om forventningene til utviklingen.
DatagrunnlagArtikkelen bygger på en rekke ulike statistikker fra Statistisk sentralbyrå (SSB): statistikk for spesialisthelsetjenesten, kommunehelsetjenesten og pleie- og omsorgstjenestene, dødsårsaker og befolkningsstatistikk. Økonomiske størrelser er hentet fra helseregnskapet, som er en del av nasjonalregnskapet. I tillegg bruker vi to sentrale intervjuundersøkelser: levekårsundersøkelsene – helse, omsorg og sosial kontakt (gjennomført 1998, 2002, 2005 og 2008) og SSBs årlige undersøkelser om røykevaner. Av datakilder utenfor SSB benyttes kvalitetsindikatorer fra Helsedirektoratet og data fra Norsk pasientregister (Helsedirektoratet). |
|
Spesialisthelsetjenester omfatter spesialiserte helsetjenester innenfor somatikk, psykisk helsevern, tverrfaglig spesialisert behandling av rusmiddelmisbruk, ambulansetjeneste og privatpraktiserende spesialister med driftsavtale. Tjenenestene er hjemlet i lov om spesialisthelsetjenesten m.m. av 1999. Kommunale helse- og omsorgstjenester omfatter allmennlegetjenesten, fysioterapitjenesten, jordmortjenesten og skolehelse- og helsestasjonstjenesten i tillegg til pleie- og omsorgstjenesten (institusjoner for eldre og funksjonshemmede, hjemmetjenester og boliger til pleie og omsorgsformål). Tjenestene blir fra 1. januar 2012 hjemlet i lov om kommunale helse- og omsorgstjenester m.m. av 2011. |
Om samhandlingsreformen
Kjernen i samhandlingsreformen er å forsøke å svare på dagens helse- og omsorgsutfordringer. De tre hovedutfordringene som Regjeringen har skissert, er at pasientenes behov for koordinerte tjenester ikke dekkes godt nok, at helse- og omsorgstjenestene preges av for liten innsats for å begrense og forebygge sykdom, og at den demografiske utviklingen og endringer i sykdomsbildet gir utfordringer som vil kunne true samfunnets økonomiske bæreevne (St.meld. nr. 47, 2008-2009).
I Samhandlingsreformen hevdes det at nye tiltak må settes i verk for at ikke utfordringer som følger av den demografiske og epidemiologiske utviklingen, skal kunne true samfunnets økonomiske bæreevne (St.meld. nr. 47, 2008-2009:43). Vektlegging av forebygging og mer kostnadseffektive helsetjenester skal bidra til dette. Veksten i helseutgifter må begrenses, og kommunene skal ha prosentvis sterkere vekst enn spesialisthelsetjenesten.
Ny kommunerolle
Samhandlingsreformen legger opp til at kommunene skal ta større ansvar for befolkningens helse. Flere helsetjenester skal overføres fra spesialisthelsetjenesten til den kommunale helse- og omsorgstjenesten (se tekstboks), slik at førstnevnte blir ytterligere spesialisert. Kommunene skal i tillegg få et økonomisk ansvar for pasienter som behandles i spesialisthelsetjenesten (St.meld. nr. 47, 2008-2009).
Et annet viktig tiltak i Samhandlingsreformen er forebygging av helseproblemer. Demografisk utvikling og endring av sykdomsbildet gjør det nødvendig å tenke nytt. Andelen eldre øker, og det fører med seg nye helsemessige utfordringer. Det vil bli flere tilfeller av kroniske og sammensatte sykdomstilfeller fremover. En annen utfordring er at andelen yrkesaktive vil bli redusert, samtidig som behovet for personell i helsesektoren vil øke.
Samhandlingsreformen blir satt gradvis i verk fra og med 1. januar 2012. Samtidig blir to nye lover på helseområdet gjort gjeldende. Den ene loven, lov av 24. juni 2011 nr. 29 om folkehelsearbeid (folkehelseloven) , har blant annet som formål å fremme folkehelse og utjevne sosiale helseforskjeller. Loven vektlegger at det skal tenkes helse «i alt vi gjør», slik at alle sektorer og alle forvaltningsnivåer skal være involvert.
Den andre loven, lov av 24. juni 2011 nr. 30 om kommunale helse- og omsorgstjenester m.m. (helse- og omsorgstjenesteloven) , har blant annet som formål å sikre samhandling og bidra til at ressursene utnyttes best mulig. Loven regulerer blant annet kommunenes plikt til å inngå samarbeidsavtaler med regionale helseforetak og innholdet i slike avtaler. De mest sentrale endringene i forhold til tidligere lovgivning er at kommunene blir pålagt å ha tilbud om døgnopphold for helse- og omsorgstjenester ved behov for øyeblikkelig hjelp, at kommunene blir pålagt å medfinansiere spesialisthelsetjenestene, og at kommunene får utvidet finansieringsansvar for utskrivningsklare pasienter.
Helseutgiftene øker over tid
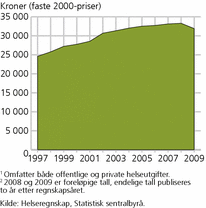
Helseutgiftene påvirkes blant annet av alderssammensetning og sykdomsbilde. De totale utgiftene til helseformål lå på om lag 229 milliarder kroner i 2009 (foreløpige tall), mens de lå på omtrent 125 milliarder i 2000. Disse beløpene er i løpende priser, og for å kunne vise utviklingen bedre har vi i figur 1 valgt å se på helseutgifter omregnet til faste 2000-kroner per innbygger for perioden 1997-2009.
Vi ser at helseutgiftene per innbygger målt i faste priser har økt med 35 prosent i perioden 1997-2008, mens det har vært en nedgang i 2009. Dette har sammenheng med lavere utgifter til investeringer.
Ifølge tall fra OECD er Norge blant de land i verden som bruker mest ressurser på helse per innbygger, bare slått av USA i 2007 (OECD 2009). Det norske utgiftsnivået per innbygger ligger på kun to tredeler av det amerikanske utgiftsnivået, men likevel bruker Norge omtrent 50 prosent mer enn OECD-gjennomsnittet per innbygger. Norge har langt høyere utgifter til helse per innbygger enn de andre nordiske landene. Foreløpige tall for 2009 viser at totale helseutgifter i gjennomsnitt lå på 44 700 kroner (løpende utgifter) per innbygger.
Når det gjelder hvor stor andel av totalt bruttonasjonalprodukt helseutgiftene utgjorde, lå derimot Norge på OECD-gjennomsnittet med 8,9 prosent i 2007 (OECD 2009). Norge har på grunn av oljen et svært høyt bruttonasjonalprodukt. Andelen av bruttonasjonalprodukt som Norge bruker på helse, ligger langt bak USA (16 prosent). Både Danmark og Sverige bruker en større andel på helse, henholdsvis 9,8 og 9,1 prosent.
|
Forventet levealder beregnes årlig ut fra alderen på dem som døde og dem som overlevde forrige år. Hvis dette mønsteret i dødelighet holdes uendret for årene fremover, kan det beregnes hvor gammel en «gjennomsnittlig» nyfødt baby vil bli, ut fra denne forutsetningen. Vi vet imidlertid at mønsteret i dødelighet vil endres. Hvis utviklingen innenfor medisin – og andre forhold som påvirker levealderen – fortsetter, vil derfor den faktiske levetiden trolig bli lengre enn den «forventede». |
|
Befolkningsfremskrivning er en beregning av en fremtidig befolknings størrelse og sammensetning, vanligvis med hensyn til kjønn, alder og bosted (kommune). SSB gjør fremskrivninger av folketallet årlig. Det beregnes fremtidig folketall etter ulike fremskrivningsalternativer. Hvert fremskrivningsalternativ baserer seg på en kombinasjon av komponenter og er beskrevet med fire bokstaver. Rekkefølgen av bokstavene er alltid den samme: fruktbarhet, levealder, innenlands flyttenivå (betyr svært lite for nasjonale tall) og nettoinnvandring. For eksempel betyr MMMM: middels fruktbarhet, middels levealder, middels innenlands flyttenivå og middels nettoinnvandring. H og L står for høy- og lavalternativet for hver komponent. I figur 2 brukes hovedalternativet middels nasjonal vekst (MMMM) for relevante variabler. |
Flere eldre i befolkningen
Både alderssammensetningen og sykdomsbildet kan kun påvirkes i et langsiktig perspektiv. Regjeringen ønsker med Samhandlingsreformen å få mer igjen for hver helsekrone og redusere utgiftsveksten.
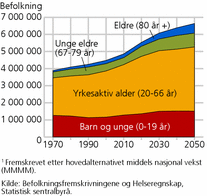
Demografiske fremskrivninger viser at andelen eldre vil stige, mens andelen yrkesaktive vil synke i løpet av de neste førti årene, som et resultat av høye fødselskull i årene etter 2. verdenskrig og en økning i levealder. I 2010 er forventet levealder for nyfødte 81 år, mens det i 2050 er forventet at nyfødte i snitt vil leve til de er 86 år (se tekstboks).
Befolkningsfremskrivninger (se tekstboks) viser at Norges befolkning vil øke med rundt 35 prosent fra 2010 til 2050. I 2010 økte befolkningen med om lag 62 000; 70 prosent av veksten var nettoinnvandring (innvandring minus utvandring). Polakker og baltere sto for 38 prosent av nettoinnvandringen i 2010 ( Befolkningsstatistikk, Statistisk sentralbyrå ).
Samme befolkningsfremskrivning viser at andelen 80 år eller eldre vil stige fra 4,6 prosent i dag til 8,4 i 2050 (se figur 2). Til sammenligning var tilsvarende andel 2,2 prosent i 1970. Videre var 61 prosent av befolkningen i yrkesaktiv alder (20-66 år) i 2010, mens fremskrivninger viser at andelen vil synke til 57 prosent i 2050. Tilsvarende andel var 56 prosent i 1970, men det er viktig å ta hensyn til at kvinner på dette tidspunktet hadde lavere yrkesdeltakelse enn i dag.
I Samhandlingsreformen understrekes det at personer over 80 år bruker helsetjenester både i kommunen og spesialisthelsetjenesten i større grad enn personer i andre aldersgrupper. I hvilken utstrekning den forventede befolkningsutviklingen vil øke presset på helsetjenesten, avhenger av andelen i yrkesaktive og hvilket helse- og omsorgsbehov som må dekkes av helsetjenestene. For øvrig ser andelen yngre eldre, i alderen 67-79 år, ut til å øke frem mot 2050. Dersom befolkningen holder seg friske lengre, er det mulighet for at denne aldersgruppen kan bli mer yrkesaktiv.
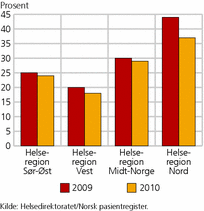
I tiårsperioden fra 2000-2010 har befolkningsveksten i Norge vært på 9 prosent ( Befolkningsstatistikk, Statistisk sentralbyrå ). Veksten i aldersgruppen over 80 år var i samme periode på 12 prosent. Per 1. januar 2010 var 5 prosent av befolkningen her til lands 80 år eller eldre. Det er i de små kommunene med færre enn 5 000 innbyggere vi finner den høyeste andelen eldre (6 prosent).
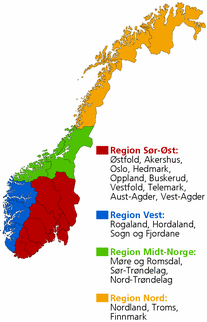
Til sammenligning har mellomstore kommuner 5 prosent og store kommuner (mer enn 20 000 innbyggere) 4 prosent innbyggere i denne aldersgruppen. Det er også forskjeller mellom de ulike helseregionene, og den laveste andelen personer over 80 år finner vi i store kommuner i Helse Nord (se figur 3), mens små kommuner i Helse Midt-Norge har den høyeste andelen.
Fra infeksjonssykdommer til kroniske lidelser
Sykdomsbildet har endret seg de siste 100 årene. Tidligere sto epidemier og infeksjonssykdommer for de største helsemessige utfordringene. I dag er det kroniske, ikke-smittsomme sykdommer, som hjerte- og karsykdommer og kreft, folk flest dør av. I motsetning til tidligere mottar mange medisinsk behandling i mange år før de dør, eller har langvarige helseplager som følge av sykdommene. Blant de mest utbredte kroniske lidelsene og plagene finner vi psykiske lidelser, muskel- og skjelettsykdommer, fedme, kols og type-2-diabetes (Folkehelseinstituttet 2010).
Antall personer med kroniske lidelser øker. Hovedårsaken til dette er den økte levealderen. I tillegg har det skjedd mange forbedringer innenfor medisinsk behandling, noe som gjør at mange pasienter klarer seg gjennom akutte sykdomsfaser, og lever videre med sykdommen, eller ettervirkninger av denne, resten av livet. For eksempel er det slik at mange vil leve videre med en kronisk hjertelidelse etter et akutt hjerteinfarkt som tidligere ville resultere i død. Et annet eksempel er type-1-diabetes, som for 100 år siden ble betraktet som en akutt og dødelig sykdom, men som på grunn av innføringen av insulin har blitt en kronisk sykdom som man kan leve med i mange år.
De ikke-smittsomme sykdommene står for 86 prosent av alle dødsfall og 77 prosent av sykdomsbyrden i Europa, viser beregninger fra Verdens helseorganisasjon (WHO 2011). De ikke-smittsomme sykdommene har til dels sammenheng med miljøfaktorer som bruk av tobakk, alkohol, for lite fysisk aktivitet, solvaner og kosthold.
|
Praktisk bistand er en samlebetegnelse for hjemmehjelp og hjelp til forskjellige praktiske gjøremål, som hjelp til innkjøp, matlaging, renhold, personlig hygiene, snømåking, vedhugging osv. |
De eldre mottar oftest pleie- og omsorgstjenester …
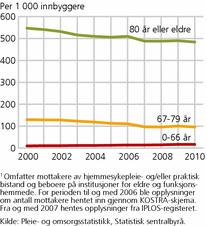
I 2010 var det i overkant av 218 000 mottakere av pleie- og omsorgstjenester i Norge som mottok hjemmesykepleie og/eller praktisk bistand (se tekstboks) eller oppholdt seg i sykehjem og aldershjem. Sammenlignet med situasjonen i 2000 var det 8 prosent flere mottakere i 2010. Samtidig har antall mottakere per 1 000 innbyggere i samme periode blitt noe lavere, fra 44,8 mottakere per 1 000 i 2000 til 44,3 i 2010.
I figur 4 fremstilles antall mottakere i ulike aldersgrupper sett i forhold til den totale befolkningen i samme alder. Andelen mottakere blant personer over 80 år har i tiårsperioden gått ned fra 547 per 1 000 innbyggere i 2000 til 484 per 1 000 i 2010. Antall mottakere blant personer i alderen 67-79 år er også redusert, fra 130 per 1 000 innbyggere i 2000 til 96 per 1 000 i 2010. Det har vært en viss økning i antallet yngre mottakere (0-66 år) i perioden, men det er grunn til å tolke dette med forsiktighet på grunn av bytte av datakilde (se fotnote i figur 4).
Andelen mottakere av pleie- og omsorgstjenester som er 80 år og eldre, var 49 prosent i 2010. I 2000 var denne andelen 53 prosent. Dette kan dels forklares med at kommunene har fått ansvar for flere yngre brukere, blant annet funksjonshemmede og personer med psykisk utviklingshemning, og dels med byttet av datakilde fra 2007, fra skjemadata til individbasert register, som gjør sammenligning før og etter kildebytte vanskelig. Det er langt flere eldre enn yngre som mottar slike tjenester. Omtrent halvparten av alle personer over 80 år mottar tjenester fra de kommunale pleie- og omsorgstjenestene. Antall yngre mottakere, definert som personer under 66 år, var 17 per 1 000 innbyggere i 2010 (se figur 4).
… og ligger lengst på sykehus
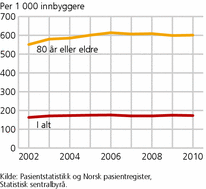
Personer over 80 år har vesentlig flere døgnopphold på sykehus enn resten av befolkningen. I perioden 2002-2010 har personer over 80 år om lag 600 døgnopphold per 1 000 innbyggere i aldersgruppen (se figur 5). Ser vi på døgnopphold for alle, uavhengig av pasientens alder, har det vært i overkant av 170 slike opphold per 1 000 innbyggere i perioden. Gjennomsnittlig liggetid for den eldste gruppen er 6,2 døgn, mens det for befolkningen totalt er 4,5 døgn.
Personer over 80 år bruker relativt sett mer kommunale helse- og omsorgstjenester og mer spesialisthelsetjenester enn befolkningen ellers. Det er likevel problematisk å si at helseutgiftene per person øker med alderen. Flere undersøkelser har vist at det er nærhet til død som gir utslag på helseutgiftene. De fleste dør etter en viss tid med sykdom og dårlig helse, og det er det siste leveåret som står for en persons største helseutgifter, uavhengig av alder (Seshamani og Gray 2004; Murphy og Maikainen 2011).
En stor andel av de økte utgiftene i det siste leveåret er knyttet til opphold i sykehus og sykehjem. Dødsårsaksstatistikken viser at 35 prosent av alle dødsfall i 2010 skjedde på sykehus, og hvis dødsfall på andre helse- og omsorgsinstitusjoner inkluderes, er andelen 80 prosent. Av alle dødsfall i 2010 var i underkant av 60 prosent personer over 80 år ( Dødsårsaksstatistikk, Statistisk sentralbyrå ).
Færre senger til helse- og omsorgsformål
Antall senger i institusjoner for eldre og funksjonshemmede i kommunene, det vil si i sykehjem og aldershjem, er i perioden 2002-2010 redusert med 1 000 senger, eller 2 prosent. I 2010 omfattet tjenestene 43 100 senger. Kommunene bruker i økende grad heldøgnsbemannede boliger og hjemmetjenester som alternativ til institusjonsplasser. I Nasjonal helse- og omsorgsplan 2011-2015 er det et uttalt mål at det i perioden 2008-2015 skal gis tilskudd til 12 000 nye sykehjemsplasser og heldøgnsbemannede omsorgsplasser (St.meld. nr. 16, 2010-2011).
I samme periode har det blitt vel 2000 færre senger i somatiske sykehus, en nedgang på 15 prosent. I 2010 var det om lag 12 100 senger i somatiske sykehus. Nedgangen er i hovedsak en ønsket reduksjon, som følge av økt satsing på polikliniske konsultasjoner og dagbehandlinger.
Flere årsverk i sykehus og kommuner
I 2010 var det 187 000 årsverk i kommunale helse- og omsorgstjenester og somatiske sykehus. Fra 2003 til 2010 har det vært en økning på i underkant av 21 500 årsverk, eller 21 prosent. Hele denne veksten finner vi i de kommunale helse- og omsorgstjenestene.
I forbindelse med Samhandlingsreformen har for øvrig Regjeringen satt som mål å etablere 12 000 årsverk i helse- og omsorgstjenestene i kommunene i perioden 2008-2015 (St.meld. nr. 16, (2010-2011), noe som vil utgjøre en vekst i årsverk på 10 prosent.
I spesialisthelsetjenesten har antall leger i somatiske sykehus gått opp med 6 prosent fra 2008 til 2010, mens årsverk totalt i somatiske sykehus har holdt seg stabilt. Sammenligninger lenger bakover i tid er vanskelig på grunn av tidsbrudd i statistikken.
Sentrale tiltak for å redusere antall røykere1975 : Innføring av tobakkskadeloven. Forbud mot all tobakksreklame. Aldersgrense for kjøp av tobakk (16 år). Merking av tobakksvarer med advarsel om helseskade. 1988 : Rett til vern mot passiv røyking. Forbud mot røyking i lokaler og transportmidler hvor allmennheten har adgang, men serveringssteder ble unntatt fra forbudet. 1993 : Krav om røykfrie arealer i restauranter og andre serveringssteder, hoteller og andre overnattingssteder. 1996 : Aldersgrense for kjøp av tobakk hevet til 18 år. 1998 : Kravene til røykfrie arealer ytterligere skjerpet. 2004 : Lov om vern mot tobakksskader. Totalforbud mot røyking i barer, restauranter med videre. |
|
BMI – Body Mass Index: kroppsmasseindeks – det mest vanlige målet for overvekt. Målet skiller imidlertid ikke mellom fett- og muskelmasse. BMI beregnes som vekt delt på høyde ganger høyde. Eksempel 70 kg/(1,80 m x 1,80 m) = 21,6. Fedme regnes normalt som BMI ≥ 30. |
Levevaner påvirker sykdomsbildet og dødeligheten
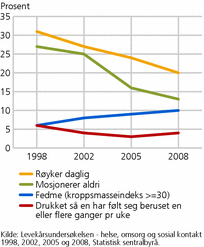
Det knytter seg store samfunnsmessige kostnader til livsstilsrelaterte sykdommer, som i mange tilfeller utvikler seg til kroniske lidelser. Et mål i Samhandlingsreformen og folkehelseloven er at kommunene skal fokusere ytterligere på å forebygge slike sykdommer. Det er svært vanskelig å måle forebyggende helsearbeid, men å følge utviklingen i risikofaktorer hos befolkningen kan gi en indikasjon på hvor vellykket arbeidet har vært. Figur 6 viser forekomsten av fire ulike risikofaktorer som settes i forbindelse med ulike sykdommer: røyking, alkoholforbruk, fedme og manglende fysisk aktivitet.
Røyking er en av de viktigste årsakene til dårligere helse. Enkelte sykdommer som lungekreft og KOLS (kronisk obstruktiv lungesykdom) er sterkt røykerelatert. Dødeligheten av KOLS har økt betydelig fra 1980 til 2010. Det er særlig for kvinner at vi ser en kraftig vekst, og kjønnsforskjellen er nå nesten utlignet.
I tillegg øker røyking risikoen for å få en rekke andre sykdommer, selv om det også er andre faktorer som påvirker denne risikoen. For å redusere røykingen, og særlig hindre at yngre mennesker begynner å røyke, har helsemyndighetene innført restriksjoner helt siden 1970-tallet og frem til i dag. Det at andelen dagligrøykere synker (se figur 6), kan tyde på at røykerestriksjoner (se tekstboks) har hatt betydning for røykeatferden, selv om en slik effekt foreløpig ikke er bevist (Borgan og Hjemås 2010).
Alkoholbruk er en annen levevane som kan relateres til en rekke helseproblemer. For det første gjelder dette akutte forgiftninger og ulykker som kan gi varige skader. For det andre er flere sykdommer og dødsfall knyttet til alkoholrelaterte kroniske lidelser, for eksempel leverskader, nevrologiske skader og generelt svekket immunforsvar. I tillegg påvirker alkoholmisbruk omgivelsene for andre enn misbrukeren, i form av ulykker, vold og en rekke sosiale problemer. Andelen som drikker seg beruset én eller flere ganger i uken, har siden 1998 holdt seg relativt stabil på 4-5 prosent (se figur 6).
Overvekt og fedme er en tredje helserisikofaktor som gjerne knyttes til livsstil. Personer med fedme har større risiko for å pådra seg kroniske sykdommer som for eksempel hjerte- og karsykdommer og diabetes. Fedme defineres i forhold til BMI (se tekstboks). Ifølge WHO er overvekt og fedme årsaken til 80 prosent av tilfellene av type 2 diabetes og 35 prosent av iskemiske hjertesykdommer, det vil si redusert blodtilførsel til hjertet ( Jensen 2007 ). Blant hjerte- og karsykdommer var iskemisk hjertesykdom den vanligste årsak til død i 2010 ( Dødsårsaksstatistikk, Statistisk sentralbyrå ). Figur 6 viser at andelen med fedme har blitt fordoblet fra 1998 til 2008.
Hovedgrep i Samhandlingsreformen
Utviklingen i helseutgifter og endringer i alderssammensetning og sykdomsbilde gir grunn til å se nærmere på hvem som bruker ulike typer av helsetjenester, hvordan tjenestetilbudet er, og hvorfor tjenestene blir brukt. Et av de sentrale målene med Samhandlingsreformen er at de typer behandlinger som av faglige årsaker ikke behøver å gjennomføres innenfor spesialisthelsetjenesten, skal overføres til kommunene.
Kostnadene ved et sykehusopphold i spesialisthelsetjenesten er vesentlig høyere enn kostnadene ved døgnopphold i en kommunal institusjon. Om flere tjenester ytes i kommunene, vil dette også føre til at behandlingen skjer nærmere pasientens hjem, noe som vil være både økonomisk og samfunnsmessig lønnsomt. Samtidig kan spesialisthelsetjenesten da i større grad konsentrere seg om de behandlingene som bare kan utføres på sykehus. I tillegg kan nærhet til behandlingstilbudene i mange tilfeller være til fordel for den enkelte pasient.
Lokale forhold vil være avgjørende for hvilke behandlinger for hvilke diagnoser som i første omgang vil bli overført til kommunen. Noen kommuner er allerede i gang med å bygge opp tjenester som kan erstatte tilbud i spesialisthelsetjenesten.
Regjeringen vektlegger at kommunene bør overta oppgaver som har et sterkt innslag av egenmestring og rehabilitering (St. meld. nr. 16 (2010-2011). Det understrekes også at kommunene bør vurdere å samlokalisere ulike tjenester for pasientgrupper som har behov for langvarige og sammensatte tjenester. Dialyse er blant de behandlinger som ofte nevnes som aktuelle å overføre til kommunene. Kommunene må etablere tjenester som er på et nivå mellom nåværende spesialisthelsetjenester og kommunale helse- og omsorgstjenester, som en oppgradering av kommunale tjenester.
|
Innsatsstyrt finansiering innebærer at sykehusene får inntekter avhengig av hvilken behandling de yter. Behandlingene klassifiseres i såkalte diagnoserelaterte grupper (DRG), en klassifikasjon med omtrent 500 ulike grupper av behandlinger, som gruppevis forventes å kreve tilsvarende mengde ressurser. Hvor mye betalt et sykehus får, avhenger av hvor ressurskrevende den aktuelle behandlingen antas å være. |
Kommunal medfinansiering av spesialisthelsetjenesten
I dag finansieres somatiske spesialisthelsetjenester av staten gjennom en basisbevilgning på 60 prosent, beregnet ut fra antall innbyggere og alderssammensetning, og en innsatsstyrt finansiering (se tekstboks) på 40 prosent. Med Samhandlingsreformen skal kommunene betale for en del av kostnadene i spesialisthelsetjenesten. Fra og med 2012 reduseres den aktivitetsbaserte statlige finansieringen til 20 prosent, mens de resterende 20 prosent skal dekkes av kommunene. Dette omtales som «kommunal medfinansiering». Den kommunale medfinansieringen vil i første omgang kun gjelde behandlinger som er omfattet av innsatsstyrt finansiering.
Bare behandlinger i somatiske sykehus og poliklinikker omfattes av innsatsstyrt finansiering, og vil med dette inngå i den kommunale medfinansieringen. Behandling av psykiske lidelser, rusmiddelmisbruk og annet, som for eksempel rehabilitering, skal i første omgang ikke dekkes av ordningen. Kommunal medfinansiering vil heller ikke omfatte alle typer behandlinger i sykehus. Blant annet vil sykehusopphold som omfatter kirurgiske inngrep, fødsler og behandling av nyfødte i sin helhet, bli dekket av staten.
Kommunalt ansvar for utskrivningsklare pasienter
I tillegg til den generelle kommunale medfinansieringen av somatisk behandling skal kommunene etter den nye samhandlingsreformen også betale for sykehusopphold for såkalte utskrivningsklare pasienter. En pasient defineres som utskrivningsklar når han eller hun oppholder seg i sykehus etter at sykehuset vurderer vedkommende som ferdigbehandlet, og har sendt melding om dette til kommunehelsetjenesten.
Fram til i dag har kommunene måttet betale for utskrivningsklare pasienter etter ti dager, mens fra 2012 vil de måtte betale fra første dag. De siste to årene har det vært mellom 123 000 og 130 000 oppholdsdøgn knyttet til utskrivningsklare pasienter. Dette utgjør 3-4 prosent av alle oppholdsdøgn i somatiske sykehus.
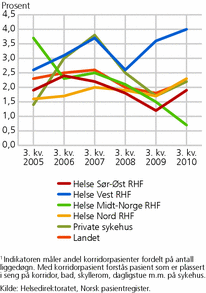
Av figur 7 fremgår det at det er store forskjeller mellom helseregionene når det gjelder antall liggedøgn for utskrivningsklare pasienter per 1 000 innbyggere. At pasienter blir liggende på sykehus etter at de er ferdigbehandlet, kan skyldes at kommunen ikke har tilstrekkelig oppbygde tjenester til å ta i mot dem på en forsvarlig måte. I tillegg er det grunn til å tro at geografiske forhold og reisetid er avgjørende for hvor lang tid det tar før pasienter hentes til hjemkommunen. Vi ser at det er langt flere oppholdsdøgn for utskrivningsklare pasienter i helseregion Nord enn i andre helseregioner.
Fra stat til kommune
Helsedirektoratet har ut fra 2010-tall beregnet at den kommunale medfinansieringen vil omfatte i underkant av 5 millioner sykehusinnleggelser og konsultasjoner (Helsedirektoratet 2011). Når det gjelder ansvaret kommunene skal ta for utskrivningsklare pasienter, legger Helsedirektoratet til grunn at ett døgn på sykehus koster 4 000 kroner. Både kommunal medfinansiering og ansvar for utskrivningsklare pasienter vil bety merkostnader for kommunene. I statsbudsjettet for 2012 gis kommunene et økt rammetilskudd på nesten 5 milliarder kroner for å dekke de økte kostnadene.
Det blir kommunenes eget valg om de vil betale sykehusene for å beholde pasientene på sykehus etter at de er ferdigbehandlet, eller om de finner løsninger i kommunene. For mange kommuner vil det trolig ta noe tid før man klarer å etablere et tilbud til alle utskrivningsklare pasienter. Mange kommuner vil samarbeide med andre kommuner om å bygge opp nye tilbud lokalt.
Kommunene har frem til nå hatt ansvar for å ivareta pasienter med behov for øyeblikkelig hjelp gjennom legevakttjeneste. Nå skal kommunene i tillegg få ansvar for å tilby døgntilbud for legevaktpasienter. I perioden 2012-2015 skal kommunene gradvis bygge opp et nytt tilbud som kommer i tillegg til akuttmedisinsk beredskap som stadig skal ligge under spesialisthelsetjenesten. Døgntilbudet som kommunene skal bygge opp, vil gjelde for pasienter som trenger rask behandling, men når innleggelse på sykehus ikke er nødvendig.
Færre korridorpasienter med samhandling?
Ett av målene i Samhandlingsreformen er å unngå at pasienter blir liggende på sykehus etter at de er ferdigbehandlet. Ifølge Regjeringen vil Samhandlingsreformen fungere som det viktigste tiltaket for å få ned antall korridorpasienter, blant annet ved å bygge opp nye tilbud i kommunene som skal sikre at flere pasienter kan få et tilbud utenfor sykehus (Stortinget 2008-2009).
Den tidligere nevnte nedgangen i antall senger i somatiske sykehus kan bety et større press på sykehusenes sengekapasitet. Det er store regionale forskjeller i antall korridorpasienter. Helse Vest topper statistikken i 2010 med flest korridorpasienter, mens Helse Midt-Norge har færrest. Helse Midt-Norge hadde i 2005 flest korridorpasienter, men har siden hatt en kraftig nedgang, se figur 8.
Samhandling til beste for pasienten?
Med Samhandlingsreformen får kommunene større ansvar for forebyggende helsetjenester. Den nye folkehelseloven gir kommunene et mer formelt ansvar for forebyggende arbeid fra 2012. Forebyggende arbeid er ikke begrenset til helsesektoren, men skal gjennomsyre hele det kommunale planarbeidet. Med en slik tankegang kan også for eksempel plan- og bygningsetaten, miljøetaten, samferdselsetaten, barn- og oppvekstetaten og skoleetaten være sentrale aktører for å utforme tiltak som kan begrense forekomst av sykdom og skade. Helsetjenestene på sin side vil ha en viktig rolle i å redusere negative effekter av risikofaktorer inkludert tidligere sykdom eller skade.
I tillegg til de økonomiske og samfunnsmessige argumentene for å gjennomføre Samhandlingsreformen blir også hensynet til pasienten omtalt som er en viktig begrunnelse for reformen. Det er et mål at det etableres koordinerte tjenester som er lokalisert nærmere der folk bor. Særlig med tanke på utsatte grupper, for eksempel personer med psykiske lidelser, rusmiddelmisbrukere og personer med psykisk utviklingshemning, er sammenhengende og helhetlige tilbud viktig.
Forebygging av helseproblemer og nærhet til tjenester, skal konkret møtes med opprettelse av såkalte frisklivssentraler i kommunene. Frisklivssentraler er kommunale kompetansesentre som skal gi veiledning og oppfølging innenfor fysisk aktivitet, kosthold, tobakk og andre helserelaterte områder. I tillegg er helsestasjons- og skolehelsetjeneste sentrale arenaer for forebygging i lokalmiljøet.
Et annet tiltak som ofte løftes frem i omtale av reformen generelt og desentralisering av tjenestetilbud spesielt, er etablering av lokalmedisinske sentre rundt omkring i landet. Ifølge Helse- og omsorgsdepartementet er et lokalmedisinsk senter et helsetilbud der en eller flere kommuner samarbeider med et sykehus om tjenester før og/eller etter sykehusbehandling. Tjenestene er også ment å kunne erstatte sykehustjenester, slik at pasienter blant annet kan få et adekvat tjenestetilbud i sitt nærmiljø. Sentrene skal samlokalisere tjenester fra både kommunen og spesialisthelsetjenesten. Hvilke konkrete tjenester som tilbys, vil være avhengig av lokale forhold og behov.
Samarbeid mellom helsetjenestene
Med Samhandlingsreformen vil Regjeringen lovfeste krav om at kommuner og helseforetak skal inngå samarbeidsavtaler. Lokale avtaler mellom helseforetak og kommuner skal bidra til bedre samarbeid om pasienter og brukere.
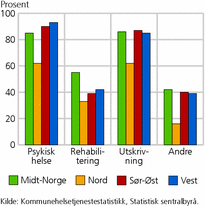
Figur 9 viser at det er relativt store forskjeller i avtaleinngåelser både når det gjelder type helsetjeneste og helseregion. Kun 40 prosent av kommunene har inngått avtale om habilitering/rehabilitering, mens over 70 prosent av kommunene har inngått avtale om psykisk helse. Opptrappingsplanen for psykisk helse 1998-2008 og økt fokusering på denne delen av helsetjenesten kan være med å forklare noe av denne differansen.
Vi ser også at kommunene i Nord-Norge har en lavere andel avtaler enn resten av Norge. En årsak til dette kan være at det er svært mange små kommuner i denne regionen. Små kommuner har generelt færre avtaler med spesialisthelsetjenesten enn større kommuner. Det forventes at andelen kommuner som har inngått avtale med helseforetak, vil øke betraktelig etter innføringen av Samhandlingsreformen.
Hvordan måle samhandling?
Samhandlingsreformen igangsettes fra 1. januar 2012, men det er ikke grunn til å forvente vesentlige endringer de første årene. Mange av tiltakene skal innføres gradvis, og det er per i dag forskjeller mellom kommunene med hensyn til hvor langt de er kommet med å bygge opp nye tilbud.
For en rekke av de indikatorene som er gjennomgått her, kan man forvente at det på sikt vil skje endringer som følge av Samhandlingsreformen. Mange av endringene vil også bare være målbare på lokalt nivå, og ikke på landsnivå, for eksempel en lokal satsing på KOLS-pasienter.
Det er imidlertid svært vanskelig å måle effekten av denne typen reformer. Det finnes ingen kontrollgruppe (kommuner som ikke er inkludert i Samhandlingsreformen) å sammenligne med. Når reformen innføres samtidig som kommunene får tilført nye midler, vil det være vanskelig å måle hva som gir effekten – samhandlingen eller tilførte midler (Hayes S.L., Mann M.K., Morgan F.M., Kitcher H., Kelly M.J., Weightman A.L. 2011).
Referanser
Borgan, Jens-Kristian og Geir Hjemås (2010): «Bedre folkehelse siste 30 år», i SSB Samfunnsspeilet , 5, 2010, Statistisk sentralbyrå.
Folkehelseinstituttet (2010): «Folkehelserapport 2010 – Helsetilstanden i Norge», Nasjonalt folkehelseinstitutt, Rapport 2010:2.
Hayes S.L., Mann M.K., Morgan F.M., Kitcher H., Kelly M.J., Weightman A.L. (2011): Collaboration between local health and local government agencies for health improvement (Review). The Cochrane Collaboration. Published by JohnWiley & Sons, Ltd.
Helsedirektoratet (2011): «Kommunenes bruk av sykehustjenester 2009 og 2010» ( http://www.helsedirektoratet.no/portal/page?_pageid=134,67714&_dad=portal&_schema=PORTAL&_piref134_67727_134_67714_67714.artSectionId=252&_piref134_67727_134_67714_67714.articleId=813024 )
Helsedirektoratet: Nasjonale kvalitetsindikatorer i helsetjenesten
Helsedirektoratet: Norsk pasientregister (NPR) ( http://www.helsedirektoratet.no/norsk_pasientregister/ )
Jensen, Arne (2007): « Feilslutninger om fedmeproblemet », i Samfunnsspeilet 4, 2007, Statistisk sentralbyrå.
Lov om folkehelsearbeid av 24.6.2011: ( http://www.lovdata.no/ )
Lov om kommunale helse- og omsorgstjenester m.m. av 24.6. 2011: ( http://www.lovdata.no/ )
Lov om spesialisthelsetjenesten m.m. av 2.7. 1999: ( http://www.lovdata.no/ )
Murphy, Mike and Pekka Martikainen (2011): «Use of care services in relation to proximity to death among older people: Evidence from Finland», Eurohealth, Volume 17, Number 2-3.
OECD (2009): Health at a Glance 2009: OECD indicators, OECD Publishing. (10.1787/health_glance-2009-en)
Seshamani, Meena og Alastair M. Gray (2004): «A longitudinal study of the effects of age and time to death on hospital costs», Journal of Health Economics , Elsevier, vol. 23(2), pages 217-235, March.
St. meld. nr. 16 (2010-2011): «Nasjonal helse- og omsorgsplan 2011-2015», ( http://www.regjeringen.no/nb/dep/hod/dok/regpubl/stmeld/2010-2011/meld-st-16-20102011.html?id=639794 )
St.meld. nr. 47 (2008-2009): «Samhandlingsreformen. Rett behandling – på rett sted - til rett tid», ( http://www.regjeringen.no/nb/dep/hod/dok/regpubl/stmeld/2008-2009/stmeld-nr-47-2008-2009-.html?id=567201 )
Stortinget dokument nr. 15:704 (2008-2009): Skriftlig spørsmål fra Dagfinn Høybråten (KrF) til helse- og omsorgsministeren. Innlevert 12.2.2009. Besvart 24.2.2009. ( http://www.stortinget.no/no/Saker-og-publikasjoner/Sporsmal/Skriftlige-sporsmal-og-svar/Skriftlig-sporsmal/?qid=42649 )
Tabeller:
Kontakt
-
SSBs informasjonstjeneste